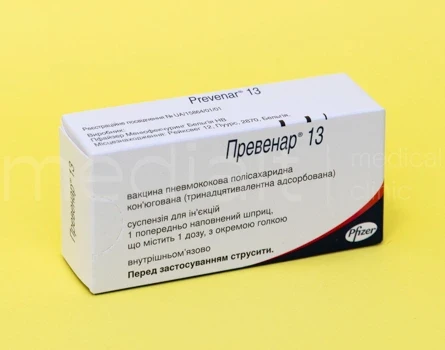
Превенар-13 (вакцинація від пневмококової інфекції)
Вакцинація "Превенар-13" є вашою турботою про своє здоров’я та/або захистом дітей від пневмонії та гострого середнього отиту, спричинених пневкококовими інфекціями. Записуйтеся на вакцинацію онла...
Читати більше
Немає в наявності
Вартість послуги:
3 600 грн
| Про вакцину | Превенар-13 / Prevenar 13 – пневмококова полісахаридна кон'югована (тринадцятивалентна адсорбована) вакцина для активної імунізації для профілактики пневмонії та гострого середнього отиту, спричинених Streptococcus pneumoniae. |
| Вікові обмеження | Дітям від 6-ти тижнів. Дорослим вводиться без вікового обмеження. |
| Схема вакцинації вакциною Превенар 13 | Немовлятам віком від 6 тижнів до 6 місяців - 3 дози первинної вакцинації (2,4,6 місяців) + бустерна доза на другому році життя. Немовлятам віком 7-11 місяців - 2 дози первинної вакцинації з інтервалом не менше 1 місяця + бустерна доза на другому році життя. Дітям віком 12-23 місяці - 2 дози первинної вакцинації з інтервалом не менше 2 місяців. Дітям віком 2 - 17 років та дорослі - 1 доза |
| Показання до вакцинації | Активна імунізація для попередження інвазивних захворювань, пневмонії та гострого середнього отиту, спричинених Streptococcus pneumoniae, у дітей віком від 6 тижнів, дорослих та осіб літнього віку. |
| Превенар 13 при вагітності і в період грудного вигодовування | Переваги вакцинації вагітних жінок зазвичай перевищують теоретичні ризики, коли ймовірність виникнення захворювання є високою та інфекція становить ризик для матері або плоду. Годування грудьми не є протипоказанням до вакцинації. Джерело: Національний портал з імунізації |
| Гіперчутливість до будь-якої речовини або компонента вакцини. Дитячий вік до 6-ти тижнів. Вакцинацію слід відкласти у разі захворювання, що супроводжується підвищенням температури або гострого захворювання. | |
| Часті реакції | Місцеві реакції: почервоніння, ущільнення, біль в ділянці ін'єкції. Температурна реакція: підвищення температури тіла. Наші лікарі обов'язково дадуть поради щодо полегшення реакцій, якщо такі виникнуть! |
| Особливості введення | Щеплення проводить медичний персонал в кабінетах профілактичних щеплень лікувально-профілактичних закладів! Вакцину слід вводити ін’єкційно внутрішньом’язово. Рекомендоване місце ін'єкції для немовлят – передньо-латеральна поверхня верхньої частини стегна, для дітей від 3-ох років та дорослих – дельтоподібний м'яз. |
| Ціна вакцини Превенар 13 | 3600 грн для дорослих і дітей. Додатково оплачується огляд лікаря терапевта або педіатра перед вакцинацією. |
| Поєднання з іншими вакцинами | Можна поєднювати з будь-якими іншими вакцинами в той же день або в будь-який інший день. |
| Виробник | Файзер Менюфекчуринг Бельгія НВ, Бельгія/ Pfizer Manufacturing Belgium NV, Belgium |
| Важлива примітка! | Ви могли помітити деякі розбіжності між рекомендаціями щодо схеми застосування та місця введення вакцини у інструкціях виробників і у нашому описі. Причина розбіжностей полягає у тім, що при проведенні імунізації на території України слід керуватися діючими наказами МОЗ України щодо проведення профілактичних щеплень. |
 вул. Угорська, 12, ЖК Софіївка
вул. Угорська, 12, ЖК Софіївка