Варілрикс (вакцинація від Вітряної віспи)
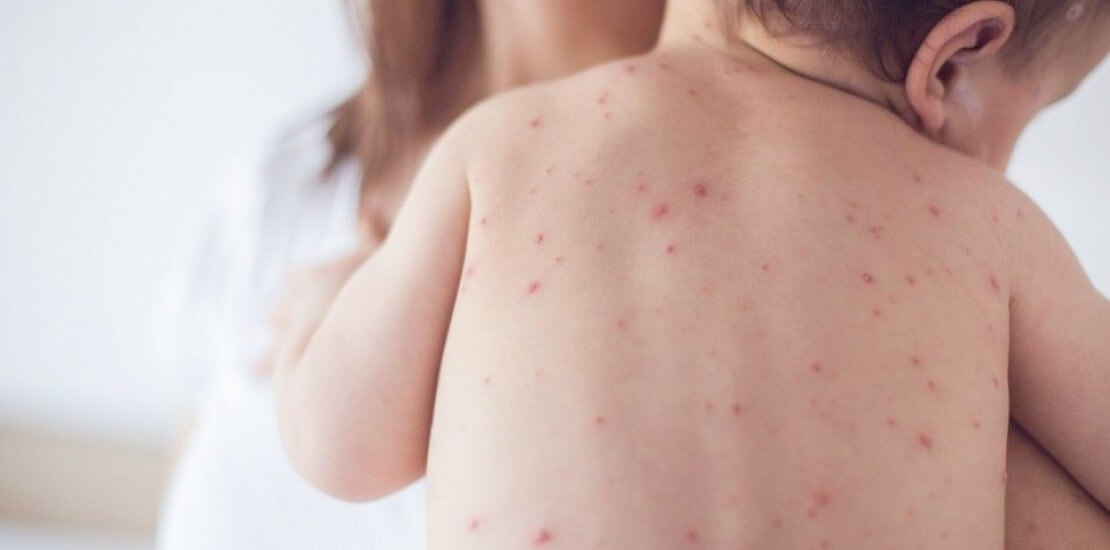
Вакцинація "Варілрикс" є вашою турботою про своє здоров’я та профілактикою зараження вітряною віспою («вітрянкою»), містить живі ослаблені віруси. Записуйтеся на вакцинацію онлайн через форм...
Читати більше
Немає в наявності
Вартість послуги:
2 400 грн
| Про вакцину | Варілрикс/ Varilrix - вакцина для профілактики зараження вітряною віспою («вітрянкою»), містить живі ослаблені віруси. |
| Вікові обмеження | Дітям від 9 місяців. Дорослим вводиться без вікового обмеження. |
| Схема вакцинації вакциною Варілрикс | Дітям 2 дози з інтервалом між ними принаймні у 6 тижнів і ні за яких обставин не раніше ніж через 4 тижні після першої дози. |
| Показання до вакцинації | Активна імунізація проти вітряної віспи здорових осіб. |
| Варілрикс при вагітності і в період грудного вигодовування | Заборонено для застосування під час вагітності та лактації. Слід уникати настання вагітності протягом не менше одного місяця після вакцинації. |
| Протипоказання | Гіперчутливість до будь-якої речовини або компонента вакцини. Дитячий вік від 0 до 9 місяців. Особи з тяжким гуморальним або клітинним імунодефіцитом. Особи, у яких були виявлені ознаки гіперчутливості після попереднього введення вакцини проти вітряної віспи. Вакцинацію слід відкласти у разі захворювання, що супроводжується підвищенням температури або гострого захворювання. |
| Часті реакції | Місцеві реакції: почервоніння, ущільнення, біль в ділянці ін'єкції. Температурна реакція: підвищення температури тіла. Наші лікарі обов'язково дадуть поради щодо полегшення реакцій, якщо такі виникнуть! |
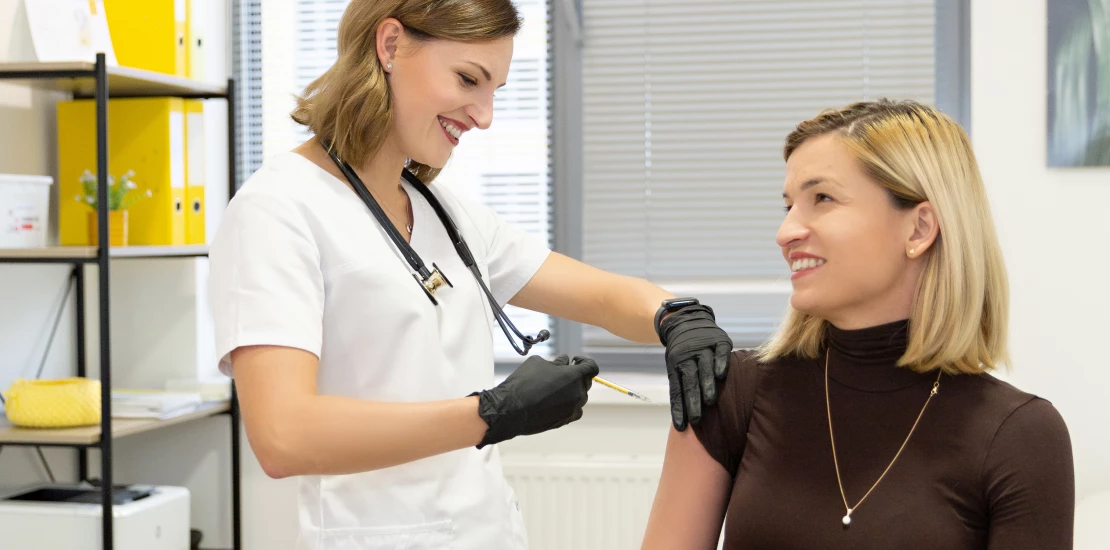
| Особливості введення | Щеплення проводить медичний персонал в кабінетах профілактичних щеплень лікувально-профілактичних закладів! Вакцину слід вводити ін’єкційно підшкірно у ділянку плеча. |
| Ціна вакцини Варілрикс | 2400 грн для дорослих і дітей. Додатково оплачується огляд лікаря терапевта або педіатра перед вакцинацією. |
| Поєднання з іншими вакцинами | Можна поєднювати з будь-якими іншими вакцинами в той же день або в будь-який інший день. |
| Виробник | ГлаксоСмітКляйн Біолоджікалз С.А., Бельгія/GlaxoSmithKline Biologicals S.A., Belgium. |
| Важлива примітка! | Ви могли помітити деякі розбіжності між рекомендаціями щодо схеми застосування та місця введення вакцини у інструкціях виробників і у нашому описі. Причина розбіжностей полягає у тім, що при проведенні імунізації на території України слід керуватися діючими наказами МОЗ України щодо проведення профілактичних щеплень. |
 вул. Угорська, 12, ЖК Софіївка
вул. Угорська, 12, ЖК Софіївка