Гардасил (вакцинація від вірусу папіломи людини 6, 11, 16, 18 типів)
Вакцинація "Гардасил" є вашою турботою про здоров’я та захистом від вірусу папіломи людини (типів 6, 11, 16, 18). Записуйтеся на вакцинацію онлайн через форму або за телефоном 067-653-70-65....
Читати більше
Немає в наявності
Вартість послуги:
6 500 грн
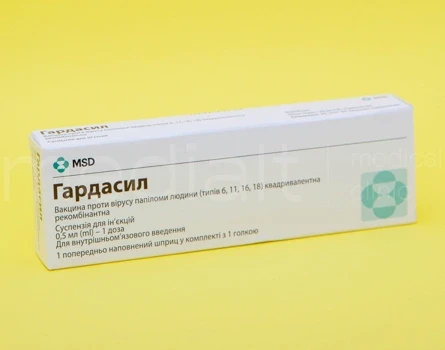
| Про вакцину | Гардасил / Gardasil – вакцина проти вірусу папіломи людини (типів 6, 11, 16, 18) квадривалентна рекомбінована. |
| Вікові обмеження | Дітям від 9 років. Дорослим вводиться без вікового обмеження. |
| Схема вакцинації вакциною Гардасил | Дітям віком від 9 до 13 років включно - схема із двох доз (по 0,5мл) з інтервалом 6 місяців. Якщо другу дозу вводять раніше, ніж через 6 місяців після першої, то слід обов’язково ввести третю дозу. Дітям віком від 14 років і дорослим - схема із трьох доз (по 0,5мл): 0, 2 та 6 місяців. Другу дозу слід вводити принаймні через 1 місяць після першої, а третю - як мінімум через 3 місяці після другої дози. Всі три дози слід ввести протягом 1 року. |
| Показання до вакцинації | Попередження захворювань, які викликаються ВПЛ 6, 11, 16, 18 типів, у тому числі раку шийки матки, вульви, піхви та раку анального каналу; передракових та диспластичних станів; генітальних кондилом; інфекцій, спричинених вірусом папіломи людини. |
| Гардасил при вагітності і в період грудного вигодовування | Даних недостатньо для того, щоб рекомендувати застосування вакцини Гардасил у період вагітності. Слід відкласти вакцинацію до завершення вагітності. Гардасил можна застосовувати в період лактації. |
| Протипоказання | Гіперчутливість до будь-якої речовини або компонента вакцини. Особам, у яких розвиваються симптоми, які свідчать про гіперчутливість після введення дози препарату Гардасил, введення наступної дози вакцини протипоказано. Вакцинацію слід відкласти у разі захворювання, що супроводжується підвищенням температури або гострого захворювання. |
| Часті реакції | Місцеві реакції: почервоніння, ущільнення, біль в ділянці ін'єкції. Температурна реакція: підвищення температури тіла. Наші лікарі обов'язково дадуть поради щодо полегшення реакцій, якщо такі виникнуть! |
| Особливості введення | Щеплення проводить медичний персонал в кабінетах профілактичних щеплень лікувально-профілактичних закладів! Вакцину слід вводити ін’єкційно внутрішньом’язово. Рекомендованим місцем для внутрішньом’язової ін’єкції є дельтоподібний м’яз. |
| Ціна вакцини Гардасил | 6500 грн для дорослих і дітей. Додатково оплачується огляд лікаря терапевта або педіатра перед вакцинацією. |
| Поєднання з іншими вакцинами | Можна поєднювати з будь-якими іншими вакцинами в той же день або в будь-який інший день. |
| Виробник | Мерк Шарп і Доум Б.В. (Нідерланди) |
| Важлива примітка! | Ви могли помітити деякі розбіжності між рекомендаціями щодо схеми застосування та місця введення вакцини у інструкціях виробників і у нашому описі. Причина розбіжностей полягає у тім, що при проведенні імунізації на території України слід керуватися діючими наказами МОЗ України щодо проведення профілактичних щеплень. |
 вул. Угорська, 12, ЖК Софіївка
вул. Угорська, 12, ЖК Софіївка